GYNÉCOLOGIE ET SANTÉ DES FEMMES
|
LA DEMANDE DE SOINS - CONTRACEPTION
|
![]()
Elles occupent aujourd'hui une place restreinte. En dehors de la stérilisation tubaire peu utilisée en France, leur fiabilité est limitée. Après les années soixante-dix et l'avènement de contraceptifs efficaces et bien tolérés, leur utilisation s'est considérablement réduite.
Contrairement aux autres méthodes locales, l'utilisation des préservatifs s'est considérablement accrue depuis 1988. Ce moyen est essentiellement utilisé par les adultes jeunes et plus particulièrement au cours des premiers rapports sexuels. Les campagnes d'éducation sur le rôle des préservatifs dans la prévention des maladies sexuellement transmissibles ont augmenté la popularité de cette méthode. Ainsi, le préservatif est devenu la méthode de contraception la plus utilisée lors du premier rapport. La proportion des premiers rapports protégés par préservatif est passée de 8% en 1987 à 45% en 1993. Elle est aujourd'hui utilisée seule aussi bien dans un but contraceptif que pour la prévention du sida par les individus qui ne vivent pas en couple.
Les autres méthodes contraceptives (abstinence sexuelle, retrait et contraception locale) sont plus rarement utilisées (figure 11).
La stérilisation à des fins contraceptives est à ce jour illégale en France, car considérée comme une mutilation. Environ 4% des femmes de moins 40 ans et 12% âgées de 45 à 49 ans ont eu une stérilisation tubaire. Compte tenu du contexte d'"interdiction supposée", ces taux ne sont pas négligeables (figure 11).

|
Figure 11
|
Mise sur le marché français en 1999, la contraception d'urgence se présente sous deux formes, une association Ïstro-progestative délivrée sur ordonnance et une formulation progestative pure en vente libre. Cette dernière est la seule contraception hormonale qui ne nécessite pas une prescription médicale. Une directive ministérielle récente autorise les infirmières scolaires à l'administrer aux adolescentes en cas de rapport non protégé.
Si cette "contraception du lendemain" peut contribuer à diminuer le nombre de grossesses non désirées et d'IVG chez les adolescentes elle doit garder le caractère exceptionnel qui la justifie. Elle ne peut donc pas se substituer à une méthode de contraception classique [56].
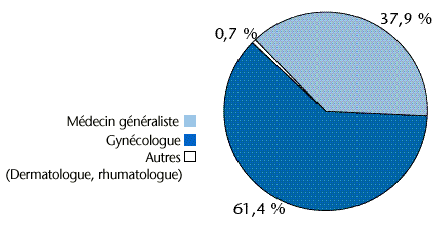
Entre mai 1998 et mai 1999, il y a eu 11 171 000 consultations pour contraception en médecine de ville, dont 16% n'ont abouti à aucune prescription médicamenteuse (ce sont par exemple des consultations pour surveillance de stérilet). Le médecin consulté était le plus souvent un gynécologue (figure 12). Dans 22,4% des cas, il s'agissait d'une première visite (médecin consulté pour la première fois dans cette indication) et 77,6% étaient des visites de suivi (médecin déjà consulté dans cette indication).
|
Figure 12
|
La répartition par âge des femmes qui consultent est la suivante: 9% sont âgées de moins de 20 ans, 71% ont entre 20 et 39 ans et 20% entre 40 et 54 ans.
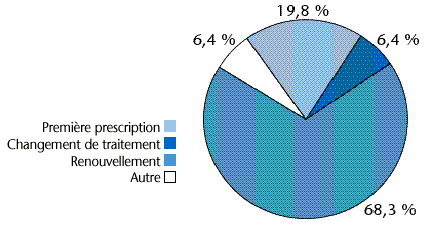
Les prescriptions étaient le plus souvent des renouvellements de traitement (figure 13). L'essentiel des spécialités pharmaceutiques prescrites étaient des contraceptifs oraux. En effet, en dehors du stérilet au lévonorgestrel, les DIU ne sont pas considérés comme des médicaments mais sont classés comme "accessoires". Ils ne sont donc pas comptabilisés dans les prescriptions analysées dans la base de données EPPM.
|
Figure 13
|
La base EPPM analyse les motifs des consultations selon une codification
qui lui est propre. Pour la contraception les items étaient
distribués comme suit:
– prise en charge simple de la contraception: 73,6% des cas,
– surveillance de DIU: 10,2%,
– surveillance de contraceptif: 9%,
– mise en place de DIU: 3,7%,
– conseil et avis généraux concernant la contraception:
1,8%,
– extraction cataméniale (interruption de grossesse et
régulation cataméniale): 1,3%.
En ce qui concerne la contraception orale, en médecine de ville, les prescriptions sont effectuées à 51,5% par le gynécologue et à 47,5% par le médecin généraliste (les 1% restant sont le fait de dermatologues et de rhumatologues essentiellement).
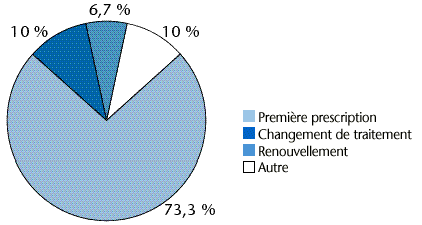
La plupart des contraceptifs oraux prescrits étaient des renouvellements de traitement (figure14). Ils représentent en effet 58 % de l'ensemble des pilules prescrites. Ce chiffre est à considérer avec précautions dans la mesure où 19 % des traitements (classés dans la catégorie "autre") n'ont pas été précisément décrits par la base EPPM. Ces traitements non précisés expliquent certainement la différence de plus de 10 % avec le chiffre de renouvellements de la figure 13.
|
Figure 14
|
Un analyse plus fine permet de voir que plus de la moitié des renouvellements de traitements (53 %) sont effectués par le médecin généraliste tandis que pour les instaurations ou les changements de traitements, c'est le gynécologue qui est prescripteur dans les deux tiers des cas. Par ailleurs, 63 % des prescriptions de contraceptifs hormonaux par voie orale ont fait l'objet de coprescriptions généralement d'analgésiques, d'anti-infectieux ou d'antifongiques gynécologiques. Tout ceci signifie que les femmes qui viennent consulter dans le but de se faire prescrire une pilule contraceptive présentent généralement une pathologie associée.
La mise en place d'un DIU est en général effectuée (95,5%) par un gynécologue, consulté le plus souvent pour la première fois pour ce motif (dans 60,5% des cas), et a représenté 3,7% des consultations pour contraception, ce qui correspond à 424 000 consultations en un an. Parmi celles-ci, 82% n'ont pas donné lieu à la délivrance d'une ordonnance médicamenteuse, les stérilets ayant été prescrits, dans la majorité des cas, avant leur mise en place. Pour les 18% de consultations qui ont abouti à une prescription médicamenteuse, il s'agissait troisfois sur quatre d'une première prescription correspondant à des produits administrés lors de la mise en place (antalgiques, antispasmodiques).
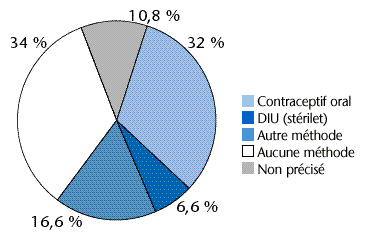
En Allemagne, 66% des femmes âgées de 20 à 49 ans utilisent une méthode contraceptive (figure15). Parmi celles-ci, près de la moitié, soit 32% de l'ensemble, prennent un contraceptif oral. Cette proportion est légèrement inférieure à celle observée en France (environ 40%).
|
Figure 15
|
L'âge moyen de début de la contraception, le plus souvent la pilule, est bien inférieur à celui des Françaises puisqu'il se situe autour de 15 ans. Comme en France les DIU ne sont généralement prescrits qu'après une première grossesse. La durée d'exposition totale à la contraception toutes méthodes confondues est de l'ordre de vingt ans.
Si on considère l'utilisation globale de moyens contraceptifs dits modernes et réversibles que sont la pilule et le DIU, elle est d'un peu plus de 38% en Allemagne et d'environ 60% en France qui détient un des records mondiaux de l'utilisation de ces contraceptifs. En Allemagne comme dans la plupart des pays d'Europe, l'utilisation du DIU est quatre fois moins fréquente que celle de la contraception orale. En France, elle est environ deux fois moins fréquente.
La prise en charge de la contraception est quasiment le fait exclusif des gynécologues allemands et motive une surveillance au minimum une fois par an. Le remboursement de la contraception par les caisses d'assurance maladie n'est assuré que jusqu'à l'âge de 18 ans. Cette limite est parfois déjouée par de fausses déclarations de "saignements" nécessitant un traitement, mais ce phénomène reste marginal.
Si l'utilisation de la contraception orale et d'autres méthodes contraceptives (préservatif, retrait, abstinence) doit augmenter à l'avenir, le recours au DIU devrait lui diminuer.
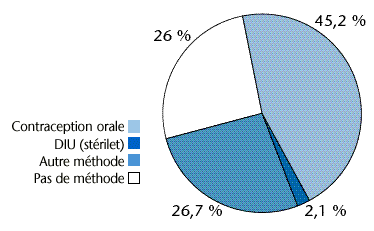
Aux Pays-Bas, c'est la contraception orale qui est la méthode la plus utilisée chez les femmes de 15 à 49 ans. De 35,3% en 1990, elle est passée à 45,2% en 1999 (figure 16). La contraception est essentiellement prise en charge par le médecin généraliste, ce qui explique probablement la très faible représentation du DIU (2,1% soit vingt fois moins fréquent que la pilule). La pilule et le stérilet ne sont utilisés que par un peu plus de 47% des femmes contre 60% en France.
|
Figure 16
|
Comme toutes les autres prestations de santé, la contraception est totalement couverte par l'assurance maladie néerlandaise. Cela contribue peut-être au fait que seulement une femme sur quatre déclare ne pas utiliser de moyen contraceptif et que seulement une IVG est pratiquée pour neuf grossesses contre une IVG pour quatre grossesses en France.
Dans les prochaines années, l'utilisation des contraceptifs oraux devrait encore augmenter (proche de 50% en 2010), aux dépens d'autres méthodes contraceptives.
L'utilisation de la contraception orale semble d'ores et déjà avoir atteint un plateau. Les évolutions attendues sont plus qualitatives que quantitatives fondées sur des molécules et des techniques nouvelles qui amélioreront la tolérance et l'efficacité.
De nouveaux moyens contraceptifs efficaces et bien tolérés devraient bientôt être disponibles en France. Ils offriront aux femmes une palette contraceptive élargie dans laquelle elles pourront choisir la contraception la mieux adaptée.
* Évolutions à court terme:
– un patch contraceptif féminin à appliquer sur le bras,
l'abdomen ou la fesse, qui serait actif pendant une semaine et d'efficacité
comparable à la contraception orale, devrait arriver en France en
2000 [9] ;
– un implant à bâtonnet unique délivrant un progestatif
de troisième génération, extrêmement efficace
et libérant les femmes de la contrainte d'une prise régulière
comme celle de la pilule. Inséré à la face interne du
bras, sa durée d'utilisation est de trois ans ;
– des anneaux vaginaux contraceptifs (aux progestatifs ou combinés)
mis en place pour une durée de trois semaines ;
– une très nette augmentation de la demande de stérilisation
majoritairement féminine, contrairement aux pays anglo-saxons où
cette pratique est plutôt masculine. La mise en place d'une
législation en la matière permettrait donc d'être en
adéquation avec les attentes qu'expriment les Françaises depuis
quelques années [35].
* Évolutions à moyen terme:
– les traitements à base d'antiprogestérones en continu
;
– les pilules contraceptives vaginales: utilisant les mêmes
constituants oestro-progestatifs que les formes orales, mais offrant une
meilleure tolérance du fait du mode d'administration.
* Évolutions à long terme [23,24,61,80]:
– la contraception postcoïtale par un puissant antiprogestérone,
déjà utilisé comme contragestif, est en cours
d'évaluation comme pilule contraceptive hebdomadaire ou mensuelle
;
– les vaccins anti-HCG ou antispermatozoïdes (durée d'action
d'un an) ;
– les molécules anti-FSH actives per os ;
– des injections de progestatifs tous les trois ou six mois
(microsphères biodégradables) ;
– un bracelet aux hormones (au lévonorgestrel) ;
– la pilule à la mélatonine associée au
noréthistérone (en essai clinique aux Pays-Bas).
Pour ce qui est de la contraception masculine, de multiples tentatives ont été faites avec diverses molécules: inhibine, androgènes seuls ou associés aux progestatifs, agonistes du GnRH, antagonistes du GnRH. Les principaux écueils de ces protocoles sont: le long délai entre l'administration du produit et son efficacité (74 jours, la durée de la spermatogenèse), les effets dominés par la baisse de libido et le long délai de retour à la fertilité. Ainsi, il paraît peu probable que cette contraception puisse voir le jour à court terme.
*. M : millions |
|||||||||||||||||||||||||||
| La version sur papier de
cet ouvrage a été réalisée par : Editorial Assistance - 18, rue Camille-Desmoulins - 92300 Levallois-Perret - Tél. : 01 41 34 02 60 © 2000, Jean Cohen, Patrick Madelenat, Rachel Levy-Toledano - ISBN 2-86911-958-5 Diffusion : Eska - 12, rue du 4-septembre - 75002 Paris - Tél. : 01 42 86 56 00 - Fax : 01 42 60 45 35 Diffusion sur l'internet : CNGOF (Collège National des Gynécologues et Obstétriciens Français) (30 mai 2000) |