GYNÉCOLOGIE ET SANTÉ DES FEMMES
|
LA DEMANDE DE SOINS - MST
|
![]()
Devant l'absence d'observatoire épidémiologique des MST conduit sur la population française totale, il est très difficile de disposer de données chiffrées concernant l'incidence des différents types de pathologies et le nombre de consultations médicales qu'elles engendrent. Certaines données existent à l'étranger, en particulier aux États-Unis, mais ne peuvent être applicables à la France dans la mesure où ces pathologies sont très liées aux habitudes d'hygiène, aux méthodes contraceptives utilisées, aux facteurs génétiques et alimentaires et diffèrent d'un pays à l'autre.
[Nous avons choisi de les rattacher à ce chapitre sur les MST même si elles ne sont pas véritablement considérées comme telles.]
Premier motif de consultation en gynécologie en France comme à l'étranger, les mycoses vaginales concernent 10 % à 20 % des femmes en période d'activité génitale ; toutefois, certains les différencient des MST.
L'agent pathogène responsable est le Candida albicans dans 85 % des cas. Ces mycoses sont à l'origine de vulvites, généralement accompagnées de vaginites.
Dix pour cent à 15 % des patientes rechutent et suivent alors un traitement plus long que le traitement "minute" (cure de trois à six jours) donné en première intention [1].
C'est une maladie fréquente : on estime que 15 % à 30 % de la population est porteuse de cette infection virale. Une récente étude de séroprévalence des anticorps anti-HSV2 (Herpes Simplex Virus), (étude Herpimax présentée à l'ICAAC en octobre 1999) suggère que 16 % de femmes sont séropositives pour le virus HSV2.
Seules 20 % à 30 % des patientes séropositives sont symptomatiques. Environ 20 % sont asymptomatiques pures et 60 % restent non diagnostiquées car elles présentent des symptômes atypiques. Les herpès génitaux dus à HSV1, eux, ne sont pas chiffrables actuellement.
La transmission est sexuelle, que la patiente soit symptomatique ou non.
Le traitement de référence repose sur les molécules antivirales administrées précocement et pendant dix jours, en fonction de la gêne ressentie par la patiente.
Si la patiente présente plus de six poussées symptomatiques par an, un traitement préventif des récidives est instauré pendant six à douze mois [78,83].
La prévention, qui constitue un axe prioritaire compte tenu de l'existence de nombreux cas asymptomatiques, passe par des mesures d'éducation sanitaire de la population et par l'utilisation des mesures classiques de prévention des MST (préservatifs, abstinence en période de poussée...).
En 1990, en France, l'incidence des gonococcies était de 14/100 000. Ce taux est vraisemblablement sous-estimé par l'absence de programmes de recherche active des partenaires (comme il en existe en Grande-Bretagne). Comme dans tous les pays développés, cette incidence est en constante diminution depuis 1986 (actuellement en Allemagne, l'incidence annuelle est de 10 cas pour 100 000 habitants).
La gonococcie est une maladie à déclaration obligatoire depuis 1942 cependant, les dispensaires enregistrent seulement un quart de la totalité des infections. Le nombre estimé en France est de près d'un million de cas par an.
L'âge moyen des patients contaminés est, en France, de 30 ans. L'incubation est de 2 à 4 jours et le patient est contagieux dès la phase d'incubation. Cependant, la femme est asymptomatique dans 50 % à 80 % des cas. En l'absence de traitement, le portage peut durer plusieurs mois. Ces infections peuvent être à l'origine de grossesses extra-utérines ou d'infertilité tubaire.
Les infections à Chlamydia trachomatis sont très fréquentes dans les pays industrialisés. La prévalence moyenne s'élève à 2,9 % dans la population adulte.
L'épidémie chlamydienne affecte essentiellement la population jeune, des deux sexes, car la contamination s'effectue dans les années suivant le début de la vie sexuelle. Au cours de la dernière décennie, cette épidémie semble avoir diminué.
Au début des années 90, des données provenant de populations
parisiennes bien portantes consultant pour contraception moontraient que
les prélèvements des voies génitales basses étaient
positifs :
– dans 10 % à 30 % des cas chez les 15-20 ans,
– dans 5 % des cas chez les 20-25 ans,
– dans 2 % des cas chez les 25-30 ans.
Une récente étude réalisée à Amiens montre que, dans le département de Seine-et-Marne, 8 % des femmes sont porteuses du Chlamydia entre 15 et 25 ans (dont 12 % chez les 18-20 ans et 5 % chez les 20-25 ans).
Aux Antilles, où des dépistages systématiques sont organisés chez les femmes enceintes et dans les plannings familiaux, les taux ont diminué régulièrement, en passant de 30 % à 15 % puis à 12 % aujourd'hui.
En France, une enquête menée dans un centre de dépistage anonyme et gratuit du VIH, a montré que la prévalence de Chlamydia trachomatis était de 3,7 % chez la femme. Certains auteurs estiment que le dépistage de l'infection chez toute femme de moins de 26 ans et chez celles ayant plus de deux partenaires dans l'année suffirait à détecter 87 % des infections génitales.
Dans les pays scandinaves, la prévalence et l'incidence sont en nette régression, du fait de techniques diagnostiques plus sensibles et des politiques de dépistage.
Si dans 50 à 70 % des cas, les femmes sont asymptomatiques, on estime que 5 % des femmes contaminées font une salpingite aiguë et 5 % une salpingite chronique silencieuse.
Parmi les femmes qui demandent une IVG, 12 % seraient porteuses du Chlamydia trachomatis. Or, des travaux scandinaves ont montré que la présence de ce micro-organisme dans les voies génitales basses multiplie par 10 le risque de salpingite aiguë après IVG.
L'infection à Chlamydia trachomatis augmente les risques de grossesses extra-utérines et d'infertilité par atteinte tubaire. Le risque d'infertilité secondaire à une salpingite est estimé à 15 %, risque d'autant plus élevé que les infections sont récidivantes.
Par ailleurs, on estime à 3 750 le nombre de femmes demandant une FIV chaque année, du fait de complications d'une infection à Chlamydia [38].
Durant une année (mai 1998-mai 1999) 1 042 000 consultations ont été effectuées en médecine de ville, dont 80 % pour vaginite aiguë. Seules 10 % de ces consultations n'ont abouti à aucune prescription médicamenteuse.
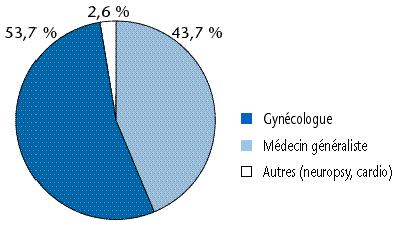
Plus de la moitié des consultations pour MST ont été faites par un gynécologue (figure 55).
|
Figure 55
|
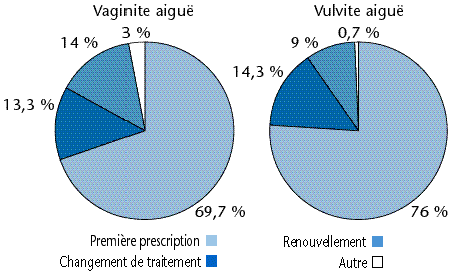
Dans les cas de vaginites aiguës, 69,5 % des consultations étaient des premières visites (médecin consulté pour la première fois dans cette indication) et 30,5 % des visites de suivi (médecin déjà consulté dans cette indication). Pour les vulvites aiguës : 73,4 % des consultations étaient des premières visites et 26,6 % des visites de suivi.
Les prescriptions effectuées pour vulvites et vaginites aiguës étaient des premières prescriptions dans la majorité des cas (figure 56).
|
Figure 56
|
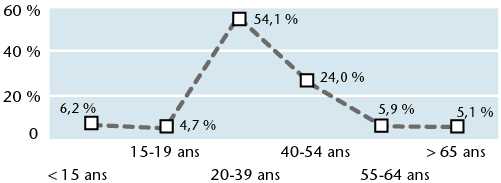
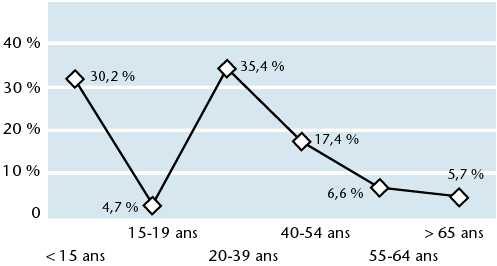
La majorité des femmes qui consultent pour vaginite et vulvite sont âgées 20 et 39 ans (figures 57 et 58).
|
Figure 57
|
|
Figure 58
|
Les seules informations existantes concernent uniquement des centres très ciblés sur des populations particulières. Il convient donc de mettre en place des réseaux de surveillance, complémentaires de ceux qui existent déjà pour le gonocoque et le Chlamydia, afin d'obtenir de véritables données épidémiologiques pour l'ensemble de la population française.
Ainsi, sur la base des informations recueillies, il sera possible de mettre en place une politique de dépistage et de prévention, à l'exemple des pays scandinaves. En effet, dans ces pays, la mise en place de campagnes de dépistage auprès des adolescents (par le biais des médecines scolaire et universitaire) a permis de diminuer de 40 % le taux de MST, en particulier dues à Chlamydia (entre 40 % et 60 % selon les études).
Une commission ministérielle du haut comité de la santé publique travaille actuellement à l'élaboration de recommandations qui seront soumises au ministère. Elles permettraient de mettre en oeuvre une véritable politique de santé publique visant à réduire l'incidence des MST et à améliorer leur suivi.
|
||||||
![]()
| La version sur papier de
cet ouvrage a été réalisée par : Editorial Assistance - 18, rue Camille-Desmoulins - 92300 Levallois-Perret - Tél. : 01 41 34 02 60 © 2000, Jean Cohen, Patrick Madelenat, Rachel Levy-Toledano - ISBN 2-86911-958-5 Diffusion : Eska - 12, rue du 4-septembre - 75002 Paris - Tél. : 01 42 86 56 00 - Fax : 01 42 60 45 35 Diffusion sur l'internet : CNGOF (Collège National des Gynécologues et Obstétriciens Français) (30 mai 2000) |